Профилактика детских заболеваний кожи
Полностью предотвратить появление высыпаний на коже ребёнка практически невозможно, но соблюдение простых правил поможет свести риск развития дерматологических проблем к минимуму.
Как избежать болезней кожи:
- своевременная вакцинация – прививки защищают детей от многих вирусных заболеваний;
- регулярно укреплять иммунитет – закаливание, соблюдение режима дня, правильное питание, занятие спортом;
- соблюдать правила гигиены;
- регулярно проводить влажную уборку, проветривать помещения;
- все ранки и царапины сразу обрабатывать антисептическими средствами;
- дважды в год принимать витаминные комплексы;
- не давать ребёнку антибиотики, другие сильнодействующие препараты без назначения врача;
- регулярно посещать профильных специалистов для профилактического осмотра.
Большинство кожных заболеваний заразны, больных детей следует оградить от общения со здоровыми, посещать школу и садик можно только при наличии справки от дерматолога.
Высыпания на коже могут появиться у каждого ребёнка, задача родителей – вовремя обратиться к дерматологу для выявления причины заболевания, точно выполнять все рекомендации врача, поддерживать чистоту в комнате, соблюдать гигиенические правила.
Резюме
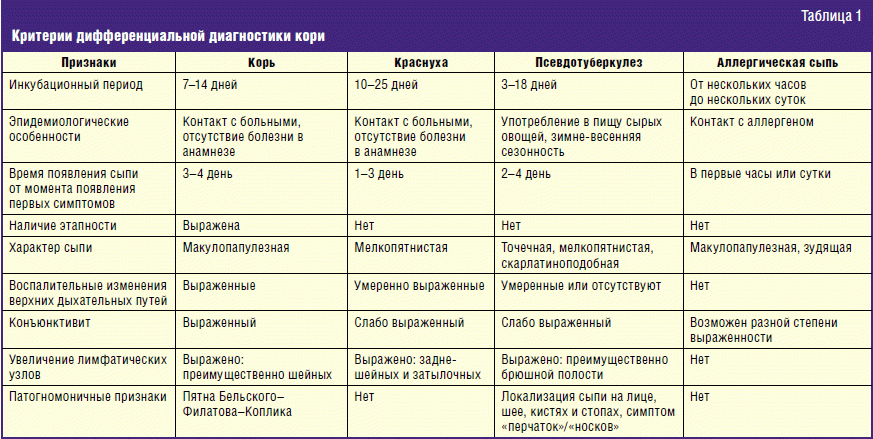
В теплое время года выявляется больше случаев КЭ и болезни Лайма. Вирус клещевого энцефалита часто проявляется общими симптомами — умеренной лихорадкой, головной болью, ломотой в теле (миалгия и артралгия), усталостью, общим недомоганием, менингитом, менингоэнцефалитом и, реже, менингоцефаломиелитом, который может возникать по мере прогрессирования заболевания.
Специфического лечения инфекции клещевого энцефалита не существует, только симптоматическая вакцина, но инактивированная вакцина EEV может снизить риск развития болезни.
Болезнь Лайма делится на 3 стадии — ранняя локализованная, ранняя распространенная и поздняя хроническая инфекция. При ранней локализованной инфекции развивается мигрирующая эритема, зуд или боль, а также общие недуги, такие как лихорадка, слабость, головная боль, региональная лимфаденопатия, ригидность шеи, миалгия или артралгия. Наиболее частыми признаками ранней стадии болезни Лайма являются множественная эритема, а другие довольно распространенные клинические признаки включают нейробореллез, миоперикардит и артрит при болезни Лайма.
Поздняя хроническая стадия болезни Лайма, которая возникает через несколько месяцев после первичного заражения, характеризуется артритом.
Вакцины против болезни Лайма нет, но есть специфическое лечение антибиотиками. Антибиотики первого выбора — доксициклин, амоксициллин, цефуроксимаксетил (для перорального применения) и цефтриаксон (для внутривенного применения), а препараты резерва — макролиды.
Диагностирование тромбоза
Нередко очагом возникновения тромбоза являются именно сосуды ног. Диагностирование острого тромбоза может произойти уже при сборе анамнеза. Квалифицированный врач может обнаружить сгусток крови в венах при следующих жалобах пациента:
- чувстве тяжести, острой боли в ногах;
- чаще всего только на одной конечности больного есть отёчность;
- кожа над тромбом имеет глянцевый блеск, приобретает нездоровую синеву.
После сбора анамнеза врач приступает к диагностике заболевания с помощью лабораторно-инструментальных методов. А именно:
- отправляет пациента на сдачу анализа крови;
- назначает ультразвуковое дуплексное сканирование;
- совершает рентгеноконтрастное изучение всей венозной системы больного.
Если тромбоз локализован непосредственно в нижних конечностях пациента, ему назначаются функциональные пробы.
Современная медицина использует в своей работе новаторские технологии и разработки, за счет чего диагностика тех или иных заболеваний стала значительно проще.
Лечение болезни Лайма
Антибиотиками выбора для лечения болезни Лайма являются доксициклин, амоксициллин, цефуроксим аксетил (перорально) и цефтриаксон (внутривенно) (все IA). Макролиды являются резервными препаратами для применения у пациентов с непереносимостью бета-лактамных антибиотиков и доксициклина (IIa-A).
Таблица 1. Рекомендации по лечению взрослых пациентов с болезнью Лайма
| Клиническая форма | Антибиотики | Стандартная продолжительность лечения |
| Мигрирующая эритема | Доксициклин по 100 мг внутрь 2 раза в сутки. | 10 дней |
| Амоксициллин по 500 мг внутрь 3 раза в сутки. | 14 дней | |
| Цефуроксима ацетил 500 мг перорально 2 р. / сут. | 14 дней | |
| Мигрирующая эритема у пациентов с непереносимостью бета-лактамных антибиотиков или тетрациклинов | Азитромицин 500 мг перорально 1 м.т. / день. | 7-10 дней |
| Лайм-менингит | ||
| Амбулаторные | Доксициклин по 100 мг внутрь 2 раза в сутки или 200 мг однократно. | 14 дней |
| Госпитализированные пациенты | Цефтриаксон 2 г внутривенно 1 м.т. / сут. | 14 дней |
| Нейробореллез или радикулопатия | Доксициклин по 100 мг внутрь 2 раза в сутки или 200 мг однократно. | 14 дней |
| Нейробореллез или радикулопатия у пациентов, которые не могут принимать тетрациклины | Амоксициллин по 500 мг внутрь 3 раза в сутки. | 14 дней |
| Цефуроксима ацетил 500 мг перорально 2 р. / сут. | 14 дней | |
| Сердечная болезнь Лайма | ||
| Амбулаторные | То же лечение, что и при мигрирующей эритеме. | 14 (14–21) дней |
| Госпитализированные пациенты | Цефтриаксон 2 г внутривенно 1 м.т./сут. до стабилизации состояния или до выписки из больницы. Затем продолжайте прием антибиотиков внутрь, как при мигрирующей эритеме. | 14 (14–21) дней |
| Лайм-артрит | ||
| Начальное лечение | Доксициклин 100 мг перорально 2 раза в день. | 28 дней |
| Амоксициллин по 500 мг внутрь 3 раза в сутки. | 28 дней | |
| Цефуроксима ацетил 500 мг перорально 2 р /сут. | ||
| Стойкий артрит Лайма после начального лечения | Повторите одно из вышеуказанных лекарств. | 28 дней |
| Цефтриаксон 2 г внутривенно 1 м.т. / сут. | 14-28 дней |
В прошлом мигрирующую эритему лечили 20-дневным курсом антибиотикотерапии, но более поздние исследования показывают, что 10-дневный курс доксициклина очень эффективен и даже столь же эффективен, как и более длительный курс лечения (IA). Имеются дополнительные доказательства того, что пероральный доксициклин эффективен при лечении менингита, невропатии и радикулопатии при болезни Лайма.
В одном проспективном рандомизированном двойном слепом исследовании сравнивали 14-дневные курсы доксициклина (200 мг перорально) и цефтриаксона (2 г внутривенно) в течение 14 дней у 102 участников с нейробореллезом, ни у одного из них не наблюдалось неблагоприятного эффекта от лечения.
Методы диагностики сахарного диабета
По статистике, сахарным диабетом страдает около 2,5% населения во всем мире. Количество людей с латентным течением или предрасположенных к заболеванию — значительно больше. Вовремя выявленная гипергликемия позволяет предотвратить серьезные осложнения.
Основным методом диагностики расстройства являются лабораторные тесты. Наиболее достоверный признак нарушенного обмена — повышение уровня сахара в крови натощак более 6,1 ммоль/л, а через 2 часа после еды — свыше 11,1 ммоль/л. При сомнительных результатах используется глюкозотолерантный тест.
Людям до 45 лет рекомендуется исследовать уровень сахара в крови не реже, чем раз в 3 года. Ежегодно проходить скрининговое обследование необходимо лицам, находящимся в группе риска:
ожирение;
возраст после 45 лет;
наследственная предрасположенность;
повышенное содержание глюкозы, холестерина, триглицеридов.
Пациенты из группы риска и с уже выявленным заболеванием нуждаются в более тщательном исследовании лабораторными и инструментальными методами. Оборудование в центрах или клиниках лечения сахарного диабета в Москве соответствует мировым стандартам диагностики.
ФНКЦ ФМБА предлагает специальную программу «Диабет под контролем», направленную на выявление нарушений обмена и осложнений на ранних стадиях. В нее входит:
биохимический анализ крови (все необходимые показатели — глюкоза, липидный спектр, белок, трансаминазы, калий, мочевина, креатинин, мочевая кислота, кальций);
клинический анализ крови;
анализ мочи;
осмотра офтальмолога;
дуплексное сканирование магистральных артерий головы;
консультация эндокринолога.
Особое значение имеет исследование уровня гликированного гемоглобина в крови для долгосрочного контроля над глюкозой (последние 2-3 месяца) и оценки качества проводимой терапии. Тест входит в стандарт специализированной помощи и должен проводиться всем пациентам с сахарным диабетом раз в 3 месяца.
Методика определения этого показателя требует качественной аппаратуры и интерпретации данных. В нашем центре современное оборудование лаборатории позволяет отслеживать результаты с высокой точностью, без необходимости проведения повторного анализа. К услугам пациентов — опытные специалисты, широкий профиль диагностических возможностей, новейшие технологии исследования и лечения.
Лечение кожных заболеваний у детей
Поскольку детские кожные заболевания возникают под воздействием разных факторов, при появлении сыпи у ребёнка посетите дерматолога, он назначит анализы для выявления причин патологии.
Для борьбы с дерматозом используют препараты против основных возбудителей заболевания, применяют наружные средства и таблетки, действие которых направлено на устранение неприятных проявлений, укрепление иммунитета. В качестве дополнительных методов лечения используют физиопроцедуры – УВЧ, УФО, лазеротерапию.
Терапию проводят в домашних условиях, при хроническом течении кожных заболеваний детям выписывают путёвки в специализированные санатории.
Чем лечить кожные заболевания
| Название лекарственного препарата | К какой группе относится | Для чего назначают |
| Виферон, Панавир | Противовирусные | При дерматозах вирусного происхождения. |
| Ацикловир | Противогерпесное средство | При инфекциях, которые вызваны различными типами вируса герпес. |
| Колломак, Ферезол | Прижигающие средства | Помогают убрать бородавки. |
| Ламизил, Кетоконазол, Флуконазол, шампунь Низорал, Дермазол | Противогрибковые препараты | При микозах, себорее. |
| Тетрациклин, Эритромицин | Антибиотики | При гнойных поражениях, присоединении вторичных инфекций из-за расчёсывания сыпи. |
| Медифокс, Бензилбензоат, серная мазь | Акарицидные препараты | При чесотке. |
| Педикулен Ультра, Никс | Противопедикулезные препараты | При педикулёзе. |
| Трихопол, Метронидазол | Противопротозойные средства | При демодекозе |
| Зиртек, Цетрин | Антигистаминные | Назначают при всех видах дерматозов для устранения зуда, отёчности. |
| Преднизолон, Дипроспан, Гидрокортизоновая мазь, Лоринден | Глюкокортикостероиды | Устраняют сильные воспалительные процессы, нестерпимый зуд при тяжёлых формах кожных заболеваний. |
| Полисорб, активированный уголь | Энтеросорбенты | Выводят токсины, аллергены из организма, необходимы при всех видах кожных заболеваний. |
| Ибупрофен, парацетамол | Жаропонижающее | Снижают температурные показатели при инфекционных заболеваниях. |
| Иммунал, Полиоксидоний | Иммуномодуляторы | Укрепляют иммунитет, лекарства необходимы при любых видах дерматозов. |
| Бепантен | Наружные средства со смягчающим действием | При сильном шелушении кожи. |
| Мирамистин, Фукорцин | Антисептики | Для смазывания высыпаний при дерматозах. |
| Тенотен, Пантогам | Седативные средства | При нервных расстройствах. |
Если сыпь возникла на фоне заболеваний почек, печени, крови, органов пищеварительной системы, необходимо устранить основное заболевание.
Причины возникновения тромбоза
- избыточная масса тела пациента;
- высокий или низкий рост;
- заболевания крови (чаще всего излишняя свертываемость);
- генетическая предрасположенность к тромбозу;
- недостаточная физическая нагрузка на мышцы ног в течение дня;
- беременность;
- наличие вредных привычек.
Чаще всего тромб возникает у обездвиженных больных, вынужденных все время проводить в лежачем положении. Кроме того, ученые провели исследование, которое выявило связь между частыми авиаперелетами и тромбозом. Половая принадлежность также имеет значение: именно женщины чаще всего подвержены тромбозу ног как последствие перенесенной беременности.
Энтериты – причины, симптоматика, лечение
Причин воспаления кишечника может быть много
Энтерит – это патологический процесс в тонком кишечнике. При этом нарушается всасывание полезных веществ, процессы выделения кишечного сока, защитные функции кишечной стенки. Причины, вызывающие это заболевания:
- Инфекции, вирусы
- Токсическое поражение – яды, лекарства, грибы, алкоголь, тяжелые металлы, бытовая и другая химия
- Неправильное и несбалансированное питание
- Глистная инвазия – лямблии, аскариды
- Наследственные и аутоиммунные заболевания
- Хирургическое вмешательство на тонком кишечнике
- Спаечные процесс, травмы брюшины
- Малоподвижный образ жизни
Основная симптоматика острого энтерита:
- Частая дефекация – до 10 раз и более в сутки
- Боли в эпигастрии, тошнота, рвота
- Общая интоксикация организма
- Повышение температуры до критических значений
- Обложенность языка
- Обезвоживание, судороги, сухость кожных покровов
- При длительном и тяжелом течении – вплоть до шокового состояния
Симптомы хронического энтерита отличаются от острого процесса:
- Диарея, возникающая после приема пищи
- Болевой синдром слабо выражен
- Изменение внешнего вида и состава кала – водянистость, примеси, непереваренные частички пищи
- Гиповитаминоз
- Анемия
- Начальные стадии остеопороза
- Снижение массы тела, в тяжелых случаях дистрофия
Для постановки диагноза больному назначают следующие анализы и процедуры:
- Анализы кала, крови, мочи – бакпосевы, копрограмма, кал на скрытую кровь, общие анализы крови
- Биохимические исследования крови
- Эндоскопические и рентгенологические исследования
- УЗИ органов брюшины
Лечебная тактика при энтеритах:
- Диета
- Борьба с обезвоживанием – обильное питье, в тяжелых случаях показана регидратация специальными лекарственными препаратами
- Снятие интоксикации
- Ферментные препараты
- Препараты для нормализации микрофлоры желудка и кишечника
- Закрепляющие средства
- Витаминные и минеральные комплексы
- В тяжелых случаях и по показаниям – назначение антибиотиков
При хронических энтеритах лечебная тактика несколько отличается:
- Диета №4 – пожизненно – запрет на острые, раздражающие, жареные и тяжелые блюда
- Ферментативные препараты и лекарственные средства для улучшения моторики кишечника
- Вяжущие средства на основе лекарственных трав – отвары коры дуба, зверобоя
- Пробиотики, витамины, минералы
Статистика по ОРВИ
Симптомы респираторной инфекции — одна из наиболее распространенных причин посещения терапевтов. По статистике, взрослый человек имеет в среднем 4 эпизода ОРЗ в год, и до 8 у детей. Также стоит подчеркнуть сезонность этих заболеваний, с пиком в период с осени до весны (в месяцах ноябрь – апрель). При этом можно последовательно переболеть разными вирусными инфекциями или одновременно несколькими, включая сочетание вирусной и бактериальной.
Респираторные инфекции — основная причина невыхода в детсад, школу и на работу. Это связано со значительными экономическими потерями, к которым следует добавить значительные затраты на медицинские услуги.
По данным ВОЗ, респираторные вирусы — причина подавляющего большинства случаев острого воспаления верхних дыхательных путей (60-90% случаев в разных регионах), независимо от возраста пациента. Их высокая заразность обусловлена непосредственно легкостью передачи, особенно в учебных заведениях, автотранспорте, медицинских учреждениях, торговых центрах.
Физиологические проблемы
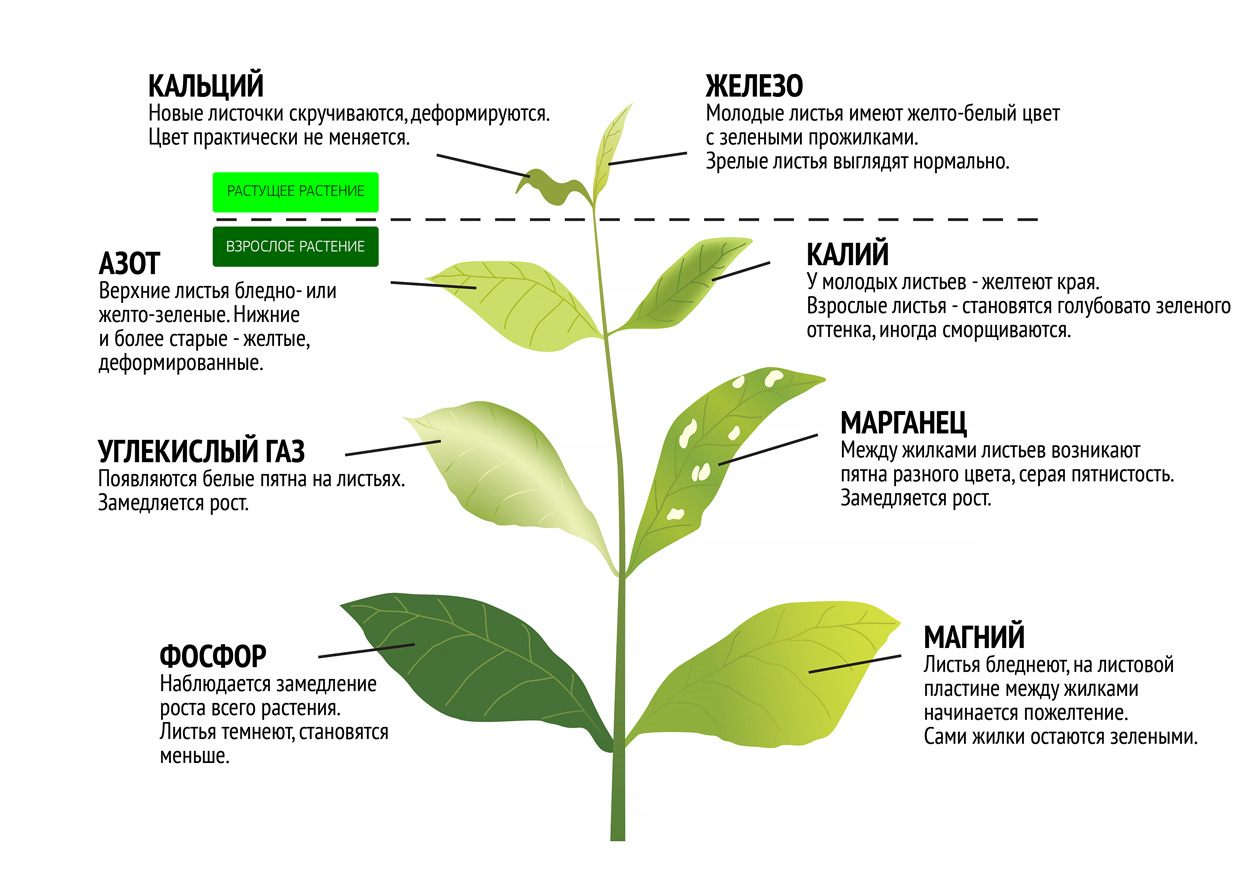
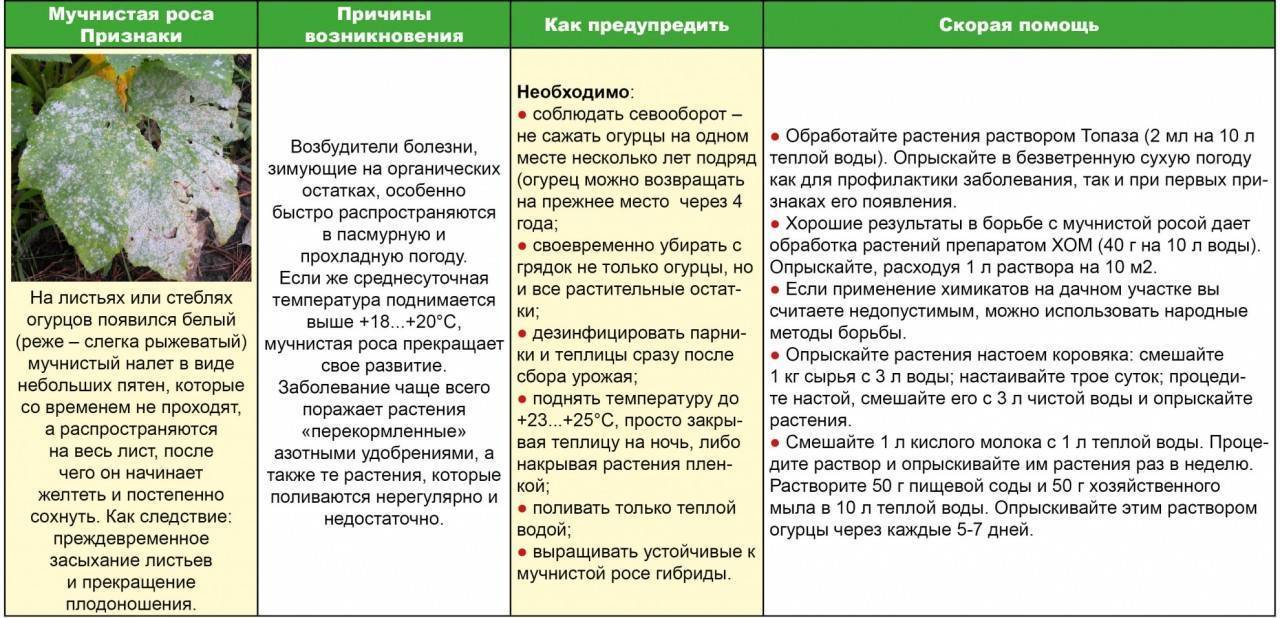
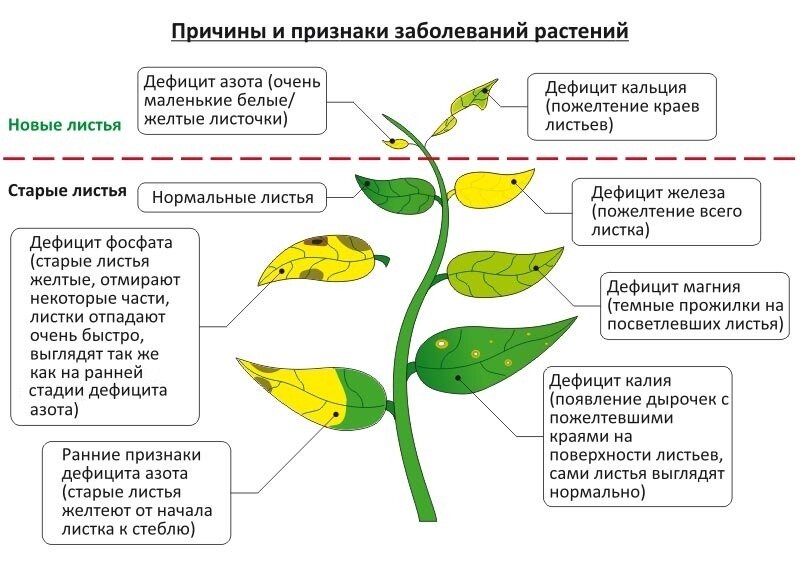
Кроме недугов, причиной которых является жизнедеятельность опасных микроорганизмов, ломоносы могут страдать так называемыми «физиологическими» болезнями, то есть патологиями, связанными с неправильным уходом: выращиванием в недостаточно освещенном месте, нехваткой или избытком воды, слабым контролем состава почвы и пр.
Признаки физиологических болезней ломоносов проявляются следующим образом:
| Внешние нарушение состояния растения | Причина |
| Частичное обесцвечивание листвы и цветов | Недостаточная освещенность, длительное снижение температуры или дефицит соединений азота в почве |
| Покраснение стеблей | Слишком жаркая и засушливая погода |
| Побурение краев листьев, а также цветоножек. Отмирание бутонов (особенно у обильно цветущих сортов) | Дефицит калия |
| Укорочение междоузлий, ухудшение цветения, снижение скорости роста побегов | Избыток калия |
| Замедление роста корневой системы и надземных органов растения. Размягчение и потемнение кончиков корней и стеблей | Недостаток кальция |
| Преждевременное опадание листьев, быстрое старение растения | Избыток кальция |
| «Мозаичный» хлороз (пожелтение) листьев. Постепенное отмирание тканей листа, закручивание краев вверх. Измельчание цветов | Дефицит магния |
| «Мочковатость» корней, замедление их роста | Избыток магния |
| Пожелтение листьев, начиная с самых молодых | Недостаток серы |
| Хлороз листьев, начиная с верхних частей побегов. Аномально бледная окраска цветов | Дефицит железа |
| Темно-зеленая или сине-зеленая окраска листьев. Замедление роста побегов. Массовое отмирание листьев | Избыток железа |
| Сильный хлороз одновременно на старых и молодых листьях | Дефицит марганца |
| Укорочение междоузлий, прекращение роста куста | Недостаток цинка |
| Замедление роста молодых побегов и процесса формирования цветочных почек | Дефицит молибдена |
Хлороз (пожелтение) листьев часто наблюдается у растений при дефиците необходимых микроэлементов – железа, марганца, серы или магния
Профилактика кифоза
Процесс избавления от любого заболевания опорно-двигательного аппарата имеет определенные сложности и ограничения
Чтобы сохранить оптимально комфортный уровень жизни, важно своевременно предотвратить появление недугов.. К профилактическим мероприятиям искривлений принято относить:
К профилактическим мероприятиям искривлений принято относить:
- соблюдение рекомендаций по сохранению осанки;
- сон на не слишком жесткой, но при этом и не слишком мягкой, ровной поверхности;
- использование ортопедического матраса и подушки для ночного отдыха;
- ведение активного образа жизни, выполнение комплекса упражнений по утрам;
- посещение бассейна;
- использование ортопедического кресла, в ситуации, когда на работе приходится много сидеть;
- оптимальное соотношение роста и высоты рабочего стола, стула человека;
- контроль массы тела, отказ от лишних килограммов;
- систематическое проведение профилактических осмотров у лечащего врача;
- своевременное, полноценное лечение заболеваний любого типа;
- употребление здоровой пищи, соблюдение принципов сбалансированного питания.
Клиника болезни Лайма
По клиническим симптомам болезнь Лайма подразделяется на 3 стадии — ранняя локализованная, раннее распространенная и поздняя хроническая инфекция. При раннем локализованном заражении у 70–80% пациентов развивается мигрирующая эритема — наиболее частый и самый ранний клинический признак болезни Лайма, обычно возникающий в течение 1-2 недель после укуса клеща.
Вначале появляется красное пятно или папула, которое увеличивается в течение нескольких дней или недель, пока не появится большое круглое эритематозное поражение, часто диаметром от 5 до 70 см (в среднем около 15 см). Часто сыпь имеет равномерную эритематозную форму с образованием очага поражения с полым центром (иногда в центре могут быть везикулярные или некротические участки). Мигрирующая эритема обычно протекает бессимптомно.
Мигрирующая эритема
Наиболее частым признаком ранней стадии болезни Лайма является множественная эритема. Вторичные кожные поражения, которые развиваются через 3-5 недель после укуса клеща, состоят из множественных круговых эритематозных поражений, похожих на первичное поражение, но меньшего размера.
Другие довольно распространенные клинические признаки включают:
- раннюю неврологическую болезнь Лайма (нейробореллез);
- миоперикардит и артрит, вызванный болезнью Лайма.
Ранний нейробореллез проявляется параличом лицевого нерва, лимфоцитарным менингитом и радикулопатией, а миоперикардит обычно проявляется различными формами блокады сердца. Поражение сердца, вызванное болезнью Лайма, и ранний нейробореллез возникают в течение нескольких недель или месяцев после укуса клеща. Системные симптомы ранней стадии болезни Лайма включают лихорадку, миалгию.
Поздняя хроническая стадия болезни Лайма, которая возникает через несколько месяцев после первичного заражения (обычно более 6 месяцев), характеризуется артритом (моноартритом или олигоартритом). Наиболее часто поражены крупные суставы, особенно коленные. Сустав становится опухшим, болезненным, но сильной боли, связанной с септическим артритом, обычно не бывает.
Колиты – симптоматика, диагностика, лечебная тактика
Воспаление толстого кишечника называют колитом
Колиты – это воспалительные заболевания толстого кишечника. Причины, вызывающие ту патологию:
- Инфекции – сальмонелла, протей, стафилококк
- Осложнение при следующих заболеваниях – тиф, малярия, свинка, грипп
- Собственная условно-патогенная флора
- Протозойная фауна – лямблии, амебы
- Глисты
- Некачественная пища
- Яды – мышьяк, тяжелые металлы, ядовитые грибы
- Панкреатит, геморрой
- Нарушение обменных процессов – ожирение, подагра, гипофункция щитовидной железы
- Длительный запор
- Дискинезия желчных протоков
- Воспалительные заболевание соседних органов – простаты, мочевого пузыря
Все колиты подразделяются на острые и хронические. Каждый вид патологии имеет собственную характерную симптоматику и принципы лечения. Острый колит как самостоятельное заболевание встречается очень редко. Чаще всего воспалительный процесс протекает параллельно с энтеритом или гастроэнтеритом. Признаки острого процесса:
- Диарея до 20 раз в сутки
- Температура тела подымается до 39о С
- Боли в области толстой кишки – усиливаются перед дефекацией
- Снижение аппетита
- Жажда
- Кал может быть неоднородным с кровью, слизью, отличается зловонием
Признаки хронического колита:
- Утренний понос
- Иногда диарея чередуется с запорами
- Могут наблюдаться «ложные позывы»
- Метеоризм, примести крови в кале
- Тошнота
- Отрыжка воздухом – часто колиты сопровождаются гастритами
- Снижение аппетита
- Бессонница
- Головная боль
- Частые смены настроения
- Характер испражнений – может различаться в зависимости от причины, вызывающий заболевание.
- Гнилостный процесс – зловоние, щелочная реакция среды. При брожении – стул пенистый, среда – кислая.
Лечение острого колита:
- Диета №4
- Солевое слабительное – 1 раз для очистки кишечника
- Антибиотики, препараты ряда сульфаниламидов – в зависимости от бактериальной инфекции
- Спазмолитики для снятия болей – свечи с папаверином
- Глюкоза, физраствор – внутривенно при обезвоживании
- Препараты для поддержки сердечной деятельности – по необходимости
- Переливание крови или плазмы – в тяжелых случаях
Лечение колитов занимает 2 недели, заболевания инфекционной природы – до месяца. Прогноз благоприятный. Лечение хронического колита:
- Диета №4 – длительно, иногда пожизненно
- Препараты подбираются в зависимости от причин, вызывающих заболевание и от локации воспалительного процесса
- Витаминные и минеральные комплексы для предупреждения гиповитаминоза
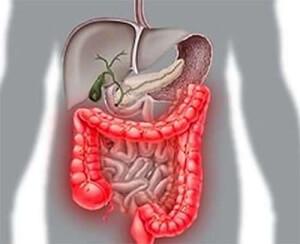
Строение кишечника: схематически
Диета считается главным инструментом при лечении хронических заболеваний толстого кишечника. Пациентам разрешено употреблять в пищу следующие продукты:
- Нежирные сорта мяса – в отварном, тушеном виде, приготовленные на пару
- Отварная рыба нежирных сортов
- Каши только на воде
- Творог
- Кисели, соки
- Овощи и фрукты в отварном виде – в периоды обострения заболевания. В остальное время – в сыром
Под строгий запрет попадает:
- Черный хлеб
- Любые копчености – колбаса, мясо, рыба, сало
- Жирная свинина
- Гуси в любом виде
- Сметана
- Молоко
- Любые консервы – овощные, мясные, рыбные
- Нежелательно пить холодную воду
Лечение хронических колитов – это длительный процесс
Важно не допускать обострения заболевания, так как возможно развитие перитонита, гнойное воспаление желчных протоков, абсцесс печени
Все воспалительные процессы в кишечнике сходны по симптоматике. Но отличаются по диагностике и методам лечения. Установить правильный диагноз может только лечащий врач. Не стоит считать эти заболевания чем-то постыдным – при отсутствии правильного лечения это может привести к летальному исходу.
Диагностика при ОРВИ
Врач, уточняя диагноз ОРЗ, основывается на клинических проявлениях. Для исключения других патологий больному предлагаются сдать общие анализы — крови и мочи. При тяжелой инфекции возможно повышение лейкоцитов, но аналогичная картина будет и при наличии любого воспаления.
Дополнительное обследование требуется при следующих обстоятельствах:
- наличие симптомов осложнений или присоединения бактериальной инфекции;
- наличие хронических заболеваний дыхательных путей и ССС;
- ухудшение состояния;
- во время эпидемий гриппа и других вирусных инфекций.
Для определения типа возбудителя делают анализ методом ПЦР. Исследуются кровь, моча, слизь из носа и горла.
Причины заболевания клематиса
Состояние растения, стойкость его иммунитета зависит от многих признаков. Несоблюдение правил посадки и норм ухода может стать благоприятным фактором для развития колоний патогенных микроорганизмов и фатальным для культуры.
Основные причины заболевания клематисов:
- Изменение погодных условий: резкие перепады температур, дождливость, или, наоборот, засуха.
- Игнорирование агротехнических мероприятий: обильный либо недостаточный полив, несвоевременное проведение рыхления почвы, удаления сорной растительности, внесения подкормок.
- Некачественная посадка: неправильно подобранный участок, неплодородная, бедная на необходимые растению минеральные и органические вещества почва, отсутствие дренажа, неравномерные параметры лунки.
- Не учтены климатические особенности региона при выборе сорта клематиса.
- Неправильная подготовка к зимним холодам и уборка в весенний период: отсутствие покрытия, несвоевременная уборка снега и мульчи, в которой в большом количестве могут содержаться яйца насекомых.
- Невнимательная проверка саженца перед приобретением: уже в магазине можно приобрести пораженный посадочный материал, что может заразить все растения на клумбе.
Диагностика
Для определения клинической картины нужно сделать следующее:
- детально объяснить врачу симптоматику. Например, зуд беспокоит только в определенное время
- сдать анализы
- осмотреть тело пациента
- определить источник заражения
- найти следы самого клеща или его личинок
Обычно болезнь определяют по следующим критериям:
- гнойные пузырьки
- сухая корочка
- краснота на ягодицах
- чесоточные ходы (важнейший критерий)
Чтобы определить чесоточный ход, поражение можно покрасить йодом, маслом, содержащим минералы или просто надавить на эпидермис предметным стеклом. Это позволит блокировать доступ крови к пораженному участку и четко увидеть пораженное место. Еще его можно обнаружить с помощью дерматоскопии (во время процедуры обнаруживается и сам клещ).
Клеща можно обнаружить с помощью молочной кислоты. Одну каплю (40%) нужно нанести на любое поражение и подождать 5 минут. После разрыхленную кожу можно соскоблить острой ложкой, пока не появится капиллярное кровотечение. Полученный эпидермис нужно нанести на предметное стекло и посмотреть на него под микроскопом. Метод позволит определить большинство паразитов и продуктов их активности.
Функциональный
Функциональный вид патологии – это ничто иное, как проявление нарушенной осанки. В отличие от прочих разновидностей, искривление исчезает, при попытки намеренного выпрямления спины или укладывания больного на ровную, твердую поверхность.
Представленный вид возникает в результате недостаточного развития мышечного каркаса позвоночника, а также длительного нарушения правильного положения спины в процессе учебы или работы.
В редких случаях, этот вид обуславливается психологическими факторами. Рентгенологическое исследование не выявляет аномалий.
Дорзальный юношеский кифоз
Причины развития данной формы все еще остаются не до конца изученными, однако, ученым удалось выяснить, что важную роль в ее развитии занимается наследственный фактор.
Существует предположение, что дорзальный тип возникает в связи с множественными переломами позвонков, вызванными остеопорозом.
Врожденный кифоз
Врожденная форма является результатом нарушения развития на эмбриональном уровне, на этапе формирования позвонковых тел.
Более чем в 10% диагностируемых случаев, патология сопровождается аномалиями развития позвоночного столба и неврологическими нарушениями различного типа.
Паралитический кифоз
Вызван наличием недугов, течение которых непременно сопровождается парезами и параличами мышц спины. Встречаются случаи сочетания со сколиозом.
Характерная черта этого вида патологии – постепенное прогрессирование деформации.
Посттравматический кифоз
В 40% случаев вызван переломами грудных и поясничных позвонков. Вероятность развития определяется степенью тяжести травмы, а также особенностями нарушения.
Дегенеративный кифоз
Вызван нарушениями дегенеративного характера. Подавляющее большинство пациентов с таким диагнозом – женщины пожилого и старческого возраста.
Большое количество случаев сочетается с предшествующими травмами.
Лечение
Избавление от кровяных тромбов обычно осуществляется с помощью медикаментозных препаратов, направленных на разжижение крови. Весь процесс терапии занимает минимум 3 месяца, а в некоторых, более сложных случаях, может продолжаться до 6 месяцев. Острый или запущенный тромбоз требует использования сильных препаратов, из-за чего больному может быть назначена тромболитическая терапия.
Лечение тромбоза происходит двумя этапами: сначала врач оказывает срочную помощь при остром течение болезни, а после назначает длительное лечение, направленное на поддержание нормального состава крови и количества тромбоцитов в ней.
Задачей экстренного лечения острого тромбоза является предотвращение быстрого увеличения в размерах уже имеющейся закупорки тромба, его отрыва от сосуда и возникновение тромбоэболии. По сути, врачи нивелируют вероятный летальный исход пациента в случаях попадания оторванного тромба в легкие, мозг или сердце. Длительное лечение направлено на выполнение профилактических мер по избавлению от повторных случаев тромбоза и коррекцию имеющихся симптомов. Пациента избавляют от боли в конечностях, снимают имеющиеся оттеки.
Поверхностный тромбоз лечится куда проще, так как он не требует использования медикаментозного лечения. В частности, больному назначаются препараты, уменьшающие воспалительные процессы на пораженных участках тела.
Как лечить
Для правильного лечения нужно провести специфическую терапию с целью подтверждения чесотки. Если врач не смог определить клеща и чесоточные ходы, будет назначено пробное лечение. Кроме того профилактическое лечение назначается всем членам семьи и людям, контактирующим с больным.
Врач назначит препараты, уничтожающие клещей. Чаще всего они представляют собой:
- аэрозоли
- мази
- кремы
- суспензии
- эмульсии
В основе назначенных препаратов будут лежать следующие вещества:
- бензилбензоат
- пермитрина
- сера
- пиперонилбутоксид
- эсбиола
Порой лечение включает в себя мытье с мылом или обработку кожи смягчающими мазями перед использованием препарата.
Назначить лекарство и метод лечения может только врач. Он отталкивается от следующих критериев:
- клиническая картина
- осложнения
- возраст человека
- беременность
Самолечение может стать причиной осложнений, апатичных форм заражения или затяжного течения заболевания.