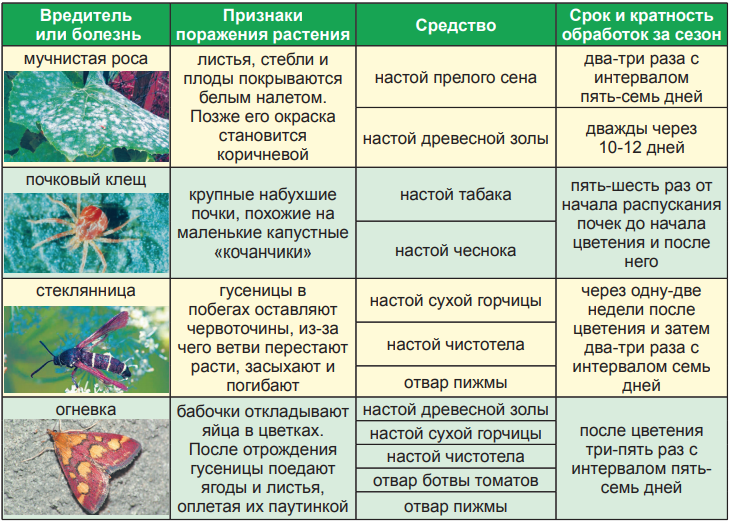
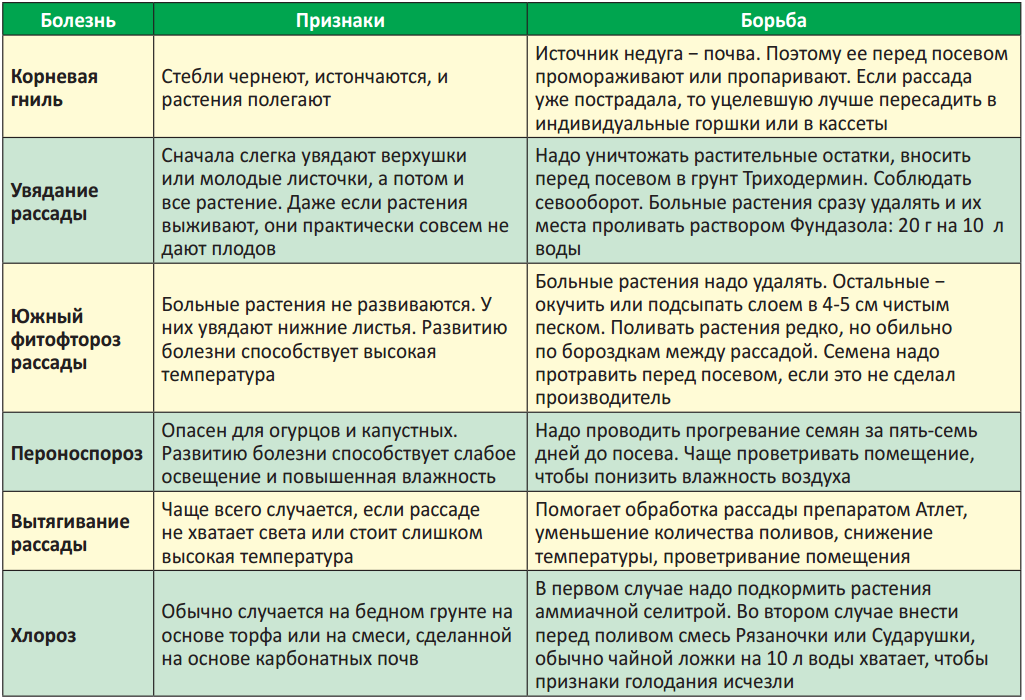
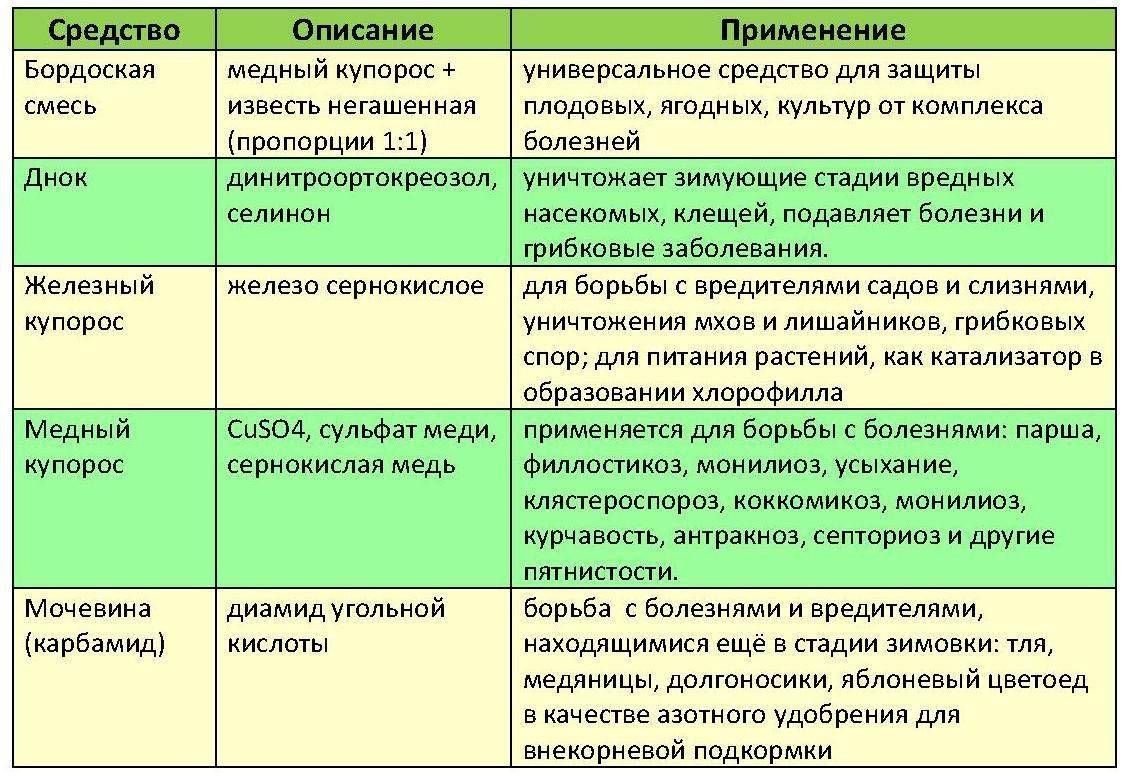
Симптоматика
Как понять, что в гландах есть казеозные массы? Если взять зеркальце и широко раскрыть рот, эти гнойные скопления будут видны. Но есть ряд «наводящих» признаков, которые указывают на наличие гнойных скоплений в нёбных миндалинах:
- Ощущение присутствия в глотке постороннего предмета.
- Неприятные, иногда болевые ощущения при проглатывании пищи.
- Плохой запах из полости рта.
Последний фактор обычно является решающим, когда человек думает идти или не идти к лор-врачу. Запах изо рта чувствуют и окружающие, что очень мешает коммуникации с другими людьми. Чаще всего именно эта проблема приводит пациента к оториноларингологу, где он и узнаёт о протекающем в гландах воспалительном процессе.

Пробки – не единственный признак хронического тонзиллита. На осмотре у лор-врача выясняется, что у пациента есть и другие жалобы.
Один из признаков – участившиеся случаи острого тонзиллита, или ангин. Если человек болеет ангиной два-три раза в год, а то и чаще – это веский повод навестить лор-врача.
Другой признак хронического тонзиллита – субфебрильная температура тела. Температура 37-37,5°C может держаться неделями, что говорит о вялотекущем воспалительном процессе в организме.
Пациент с хроническим тонзиллитом часто жалуется на усталость, снижение работоспособности и ухудшение общего состояния. Это объясняется тонзиллогенной интоксикацией организма, когда продуты жизнедеятельности бактерий, обжившихся в гландах, выделяются в кровь и с кровотоком разносятся по всему организму.
На осмотре лор-врач также отмечает воспалённые нёбные дужки, спайки между гландами и нёбными дужками, увеличенные лимфоузлы.
Иногда казеозные массы не видны на поверхности миндалин, но стоит надавить на них языком, можно увидеть, как выходят пробки наружу. Если они уже сформировались, значит воспалительный процесс протекает достаточно давно, и у больного будет присутствовать далеко не один признак хронического тонзиллита.
Как происходит заражение тениаринхозом
Пути заражения бычьим цепнем схожи с попаданием свиного цепня в организм, но при этом, личинки бычьего цепня находятся только у КРС. Человек является единственным конечным хозяином цепня, вызывая тениаринхоз.
Жизненный цикл паразита
- После приема в пищу зараженного мяса, которое было плохо обработано термически, внутрь организма попадают финны, это выпуклые образования внутри говядины. Внутри финны находится маленькая личинка, которая избавляется от защитной оболочки в желудке и направляется в тонкий кишечник. Здесь паразит быстро прикрепляется к слизистой оболочке в верхнем отделе и начинает увеличиваться в размерах с каждым днем. Питается бычий цепень пищей, которую ест человек, отбирая все самое лучшее и полезное. До достижения половозрелого возраста, паразиту обычно необходимо 80-90 дней. У больного уже должны наблюдаться симптомы болезни, которые часто путают с обычными проблемами кишечника, но на самом деле идет развитие тениаринхоза.
- По мере роста у бычьего цепня появляются проглоттиды, эти членики заполнены большим количеством яиц. Самые крайние проглоттиды, что находятся к концу тела, отрываются по 5-10 единиц в сутки и выходят наружу вместе с каловыми массами человека. В редких случаях, когда паразитов очень много, яйца могут выделяться из анального отверстия самостоятельно, чаще всего в ночное время. Это связано с тем, что при тениаринхозе проглоттиды подвижны какое-то время после отделения от червя, и при движении они повреждаются, чтобы высвободить яйца.
- Яйца, попадая в почву или воду разносятся по большим территориям. В зависимости от окружающей обстановки и условий, они могут быть заразными еще на протяжении нескольких недель. Но они безопасны для человека, риск яйца бычьего цепня представляют только для крупнорогатого скота.
- Поглощая яйца паразита КРС моментально становится промежуточным хозяином гельминта. Попадая в кишку личинки освобождаются от защитного покрытия и проникают через поврежденные стенки в кровоток. Теперь они разносятся по всему телу животного, обосновываясь в мышечных тканях и внутренних органах. Со временем личинки превращаются в пузырьки или финны, которые заполнены не только личинкой, но и жидкостью. Теперь им необходимо попасть в человека, чтобы вызывать тениаринхоз, если мясо будет приготовлено с нарушениями.
Финны могут находиться в животном около трех лет, все это время они представляют опасность для человека. Но со временем они погибают, и в принципе не заразны, хоть и выглядят неприятно при разделке мяса
Поэтому так важно обращать внимание на мясо при разделке, ведь в зараженном мясе финны легко обнаруживаются
Диагностика при ОРВИ
Врач, уточняя диагноз ОРЗ, основывается на клинических проявлениях. Для исключения других патологий больному предлагаются сдать общие анализы — крови и мочи. При тяжелой инфекции возможно повышение лейкоцитов, но аналогичная картина будет и при наличии любого воспаления.
Дополнительное обследование требуется при следующих обстоятельствах:
- наличие симптомов осложнений или присоединения бактериальной инфекции;
- наличие хронических заболеваний дыхательных путей и ССС;
- ухудшение состояния;
- во время эпидемий гриппа и других вирусных инфекций.
Для определения типа возбудителя делают анализ методом ПЦР. Исследуются кровь, моча, слизь из носа и горла.
Какие отличия купероза и розацеа?
Что такое купероз и розацеа понять легко. Но заболевания сложно отличить друг от друга без квалифицированной помощи. Купероз или розацеа определить можно по симптомам. Главное отличие – купероз никогда не сопровождается гнойными воспалениями, кожа гладкая, без уплотнений.
Купероз и розацеа на лице имеют отличия в симптоматике. При куперозе поражаются малые и большие кровеносные сосуды, из-за чего кожа приобретает красноватый оттенок. В редких случаях купероз сопровождается огненным цветом кожи – возникает чувство, что кожа горит, но на самом деле болезненных симптомов нет.
В отличие от купероза розацеа сопутствуют болезненные ощущения. Кроме покраснений образуются гнойные воспаления, неровный рельеф. Отличие розацеа от купероза на лице – зуд.
Разница между куперозом и розацеа – течение заболевания. Розацеа проходит в несколько стадий:
- Эритематозная. Возникает временное покраснение кожи. В последующем покраснение приобретает стойкий характер.
- Папуло-пустулезная. В зоне покраснения появляются высыпания, наполненные красноватой жидкостью. Они возникают из-за нарушений метаболизма в коже и расширения сосудов. Кровь просачивается в окружающие ткани, окрашивая их в характерный цвет.
- Фимозная. На коже формируются уплотненные узелки и бляшки.
- Риноформа. Сопровождается увеличением размеров носа. Эта стадия характерна только для мужчин.
Симптомы гриппа
Вирус гриппа не зря выделяется большинством специалистов. Его отличия от обычных простуд: молниеносное развитие, повышенная тяжесть заболевания, необходимость комплексного лечения, повышенная смертность.
Грипп возникает неожиданно и в считанные часы полностью охватывает организм больного. Характерные симптомы гриппа:
- резкое повышение температуры (возможно повышение до 40,5);
- повышенная чувствительность к свету;
- боли во всем теле, головные и мышечные боли.
Наиболее активная фаза гриппа наступает на 3-5 день заболевания. Окончательное выздоровление возможно на 8-10 день.
Гриппозная инфекция поражает сосуды, поэтому у больных возможны десневые и носовые кровотечения.
Симптомы инфекции
вагинитакольпитболи при половом актеЦиститчастые позывы на мочеиспусканиес примесями кровиПиелонефритболями в области почекУретритзудкожаво время мочеиспускания чувствуется резкая больжжениеПростатитсимптомамикишечные инфекции, вызванные энтеропатогенными кишечными палочкамисальмонеллезатошнотаповышается температура тела
Энтеротоксигенные кишечные палочки“диареей путешественников”интоксикацииголовная больв области желудкаознобболи в мышцахсуставахЭнтероинвазивные кишечные палочкипропадает аппетитнижней части животастулом с примесью кровиЭнтерогеморрагические кишечные палочкиГемолитико-уремический синдром (ГУС)судороги ногпарезыкома
Лечение пяточной шпоры
Лечение пяточной шпоры во многом зависит от ее причин и симптомов и назначается в индивидуальном порядке. Врачи используют несколько методик:
- медикаментозное лечение;
- физиотерапия – ударно-волновое воздействие; лазерное лечение;
- рентгенотерапия;
- массаж;
- лечебная физкультура и гимнастика;
От пациента в обязательном порядке требуется коррекция образа жизни и питания, а также ношения ортопедической обуви.
Медикаментозное лечение
Лекарственные препараты, используемые при лечении пяточной шпоры, направлены на снятие воспаления и болевого синдрома. Наиболее востребованы:
- нестероидные противовоспалительные средства (НПВС): средства на основе индометацина, диклофенака, ибупрофена в виде таблеток, инъекций и местных средств (кремов, мазей, обезболивающих пластырей);
- кортикостероидные препараты продленного действия (дипроспан и его аналоги), вводятся непосредственно в фасцию для остановки воспалительного процесса;
- антибиотики при наличии гнойного воспаления или при инфекционной природе заболевания.
Эксперт статьи
Исаджанян Ашот Дереникович
Директор, главный врач, врач-ортопед-травматолог
При наличии сопутствующих заболеваний, назначаются средства для их лечения, например, препараты для нормализации кровотока, противоподагрические средства и т.п. Подбором конкретных лекарств, их дозировки и режима приема занимается только врач.
Физиотерапия
Физиотерапия направлена на улучшение кровоснабжения и регенерации тканей, а также на усиление действия лекарственных средств. Для этого используется:
- электрофорез: введение препаратов в толщу тканей с помощью электрического тока;
- сонофорез: обработка тканей ультразвуковыми волнами, улучшающими проникновение лекарственных средств;
- ультразвуковая терапия: прогрев тканей и снижение воспалительных реакций с помощью ультразвуковых волн;
- грязевые и минеральные ванны.
Ударно-волновая терапия
Ударно-волновая терапия – это один из наиболее эффективных методов лечения пяточной шпоры на ранних стадиях развития. Методика основана на воздействии ультразвуковых волн определенной частоты, которая способствует:
- разрушению отложений кальция;
- уменьшению воспаления и отечности;
- активации регенерации тканей.
При небольшом размере пяточной шпоры методика позволяет избавиться от нее полностью, а в запущенных случаях тормозит или останавливает ее рост.
Лазерное воздействие
Прогревание глубоких слоев тканей лазером способствует улучшению кровотока в них. В результате повышается качество снабжения клеток кислородом и питательными веществами, активируются обменные процессы и восстановление пораженных тканей.
Рентгенотерапия
Эта методика лечения пяточной шпоры подходит только для людей моложе 40 лет и используется крайне редко, если другие способы не приносят эффекта. На область поражения воздействуют рентгеновскими лучами в определенной дозировке. В результате достигается стойкое купирование болевого синдрома и улучшение состояния.
Хирургическое лечение
Все предыдущие методики направлены на снятие боли и воспаления, а также улучшение состояния пациента. Правильно подобранный комплекс методик помогает затормозить процесс роста шпоры или даже полностью остановить его, но он не позволяет избавиться от него полностью. Исключение составляет ударно-волновая терапия, но она разрушает лишь совсем маленькие наросты.
Избавиться от крупной пяточной шпоры можно только хирургическим путем. При выборе классического варианта операции хирург разрезает фасцию полностью и сразу удаляет костный выступ. При полном пересечении тканей у пациента значительно меняется анатомия стопы и походка, что становится поводом для назначения группы инвалидности.
Более современной и щадящей методикой является радиочастотная микротенотомия. Суть операции заключается в устранении поврежденных тканей с помощью радиочастотных волн.
В интернете и популярной литературе можно найти большое количество домашних методик лечения пяточной шпоры с помощью трав и самодельных компрессов. Использовать их без предварительного согласования с врачом категорически запрещено. В лучшем случае состояние пациента останется без изменений, в худшем – возникнут осложнения, например, ожоги.
Самые распространенные заболевания ЖКТ и чем они характеризуются
Наиболее известной болезнью желудка считается хронический гастрит. Ученые считают, что причиной заболевания в 90% случаев является бактерия Helicobacter pylori. Существует множество способов заражения: от поцелуя до пользования общими вещами в быту. Боли в желудке, плохой аппетит и отрыжка — характерные признаки болезни.
Не менее распространенной в мире считается язвенная болезнь желудка и двенадцатиперстной кишки. Развивается вследствие стрессов, вредных привычек и неправильного питания. Даже работа в ночные смены может способствовать этому недугу. Характеризуется ночными болями, недомоганием после приема пищи, появлением запоров. При пренебрежении первыми симптомами возможны осложнения язвенной болезни желудка.
Холецистит становится еще одним популярным заболеванием, особенно среди женского пола. Это воспаление желчного пузыря за счет перекрытия протоков образовавшимся в них камнем. Проявляется желчной коликой, которая характеризуется сильным приступом боли в правом подреберье, которая длится около часа. Возможна тошнота и рвота.
Очередной болезнью, говорящей о проблеме с ЖКТ, принято считать панкреатит. Симптомами является боль вверху живота, общее недомогание, метеоризм, рвота и частое сердцебиение. Инфекции, травмы живота и употребление алкоголя в больших объемах, как правило, становятся причинами проявления панкреатита.
Последним в перечне считается синдром раздраженного кишечника. Главная причина — повышенная реакция на стрессовые ситуации. Однако дело не только в психологических расстройствах. Увеличение в кишечнике реакции болевых рецепторов и биологических веществ может привести к воспалению.
Существует еще достаточно болезней ЖКТ, которые похожи по симптомам и причинам возникновения. Для точной диагностики заболевания необходимо пройти тщательное обследование, после которого будет назначено правильное лечение.
Повышенный уровень мочевой кислоты
Повышение содержания мочевой кислоты в сыворотке крови человека может быть связано с рядом заболеваний, которые имеют системный или локальный характер. Некоторые из них на первый взгляд могут не иметь прямого отношения к метаболизму данного вещества, однако сложные биохимические связи в организме обеспечивают взаимодействие всех органов и систем, за счет чего такие взаимодействия становятся возможными.
Рассмотрим основные причины повышения уровня мочевой кислоты в крови.
Подагра
Подагра – это заболевание, которое чаще всего приводит к гиперурикемии. Механизм развития данной патологии напрямую связан с метаболизмом мочевой кислоты. При подагре значительно ускоряется ее синтез в печени из-за того, что в организме образуется большое количество пуринов – азотистых оснований. Вследствие этого мочевая кислота не успевает выделяться из организма и откладывается в тканях и органах. В больших количествах она патологически воздействует на организм, чем и объясняется развитие заболевания.
В первую очередь при подагре страдают почки. Прогрессирование заболевания может привести к тяжелейшему осложнению – почечной недостаточности. Мочевая кислота повреждает и другие органы и системы.
Классическим проявлением данного заболевания являются боли в суставах, так как в них откладываются соли мочевой кислоты. Вещество неблагоприятно воздействует и на сосудистую стенку. Это способствует развитию атеросклероза, который, как известно, является одним из факторов риска инфаркта миокарда и инсульта.
При подагре определяется резкое повышение уровня мочевой кислоты в сыворотке крови. Данный показатель является одним из важных критериев, позволяющих поставить диагноз пациенту.
Гипертоническая болезнь
Гипертоническая болезнь – это патология, причины возникновения которой до сих пор окончательно не установлены. Клинические исследования показали, что при данном заболевании на 2 стадии течения значительно повышается уровень мочевой кислоты в крови.
Врачи пока не решили, является ли это последствием воздействия высокого давления на ткани организма или, наоборот, является одной из причин появления гипертензии. Однако анализ на мочевую кислоту активно используется при диагностике гипертонической болезни.
Стоит отметить, что большая концентрация вещества пагубно воздействует на ткани почек, вызывая их отмирание и атрофию. Поэтому такое явление, как гиперурикемия, значительно осложняет течение гипертонической болезни.
Болезни желез внутренней секреции
Повышение мочевой кислоты может наблюдаться при таких патологиях, как:
- Акромегалия (повышенная выработка СТГ – гормона гипофиза);
- Гипопаратиреоз (недостаточность функциональной активности паращитовидных желез);
- Сахарный диабет (недостаточность выработки инсулина поджелудочной железой).
В здоровом организме эндокринные железы вырабатывают гормоны, которые регулируют работы органов и систем тела. При нарушении их работы резко изменяется гормональный фон. Как недостаточное, так и избыточное образование гормона может быть причиной патологических изменений.
При перечисленных заболеваниях нарушается регуляция одного из важных циклов метаболизма – обмена пуриновых нуклеотидов. Данные вещества в норме содержатся в составе ДНК и РНК. Если они больше не нужны организму, то нуклеотиды разрушаются в печени с формированием мочевой кислоты.
Данный процесс регулируется с помощью гормонов гипофиза, поджелудочной и паращитовидной железы. При их патологиях функционирование цикла нарушается, и уровень мочевой кислоты в крови значительно повышается.
Ожирение и атеросклероз
Данные заболевания во многом взаимосвязаны, так как они возникают из-за нарушения метаболизма липидов в организме. Данный процесс напрямую связан с метаболизмом пуринов. Поэтому если у человека имеется нарушения липидного профиля, то высока вероятность появления у него гиперурикемии.
Другие причины
Вышеперечисленные заболевания наиболее часто приводят к возникновению повышенного уровня мочевой кислоты. Однако имеется и ряд других факторов, которые влияют на ее метаболизм. К ним относятся:
- Употребление в пищу большого количества пуриновых оснований (они содержатся в субпродуктах, вине, мясе);
- Использование некоторых лекарственных средств (например, фуросемида);
- Интоксикации (отравления свинцом ацидоз при различных патологиях, токсикозы беременных);
- Патологии крови (полицитемия, лейкоз, анемия с дефицитом витамина В12).
Одной из причин повышенной мочевой кислоты может быть также массивное разрушение тканей в организме. Например, такое явление возникает при ожоге тяжелых степеней, когда у пациента развивается ожоговый шок.
Распространение теаниаринхоза
Сегодня случаи инфицирования тениаринхозом встречаются во всем мире, так как крупный рогатый скот есть в каждой стране, независимо от континента. Проблема заболевания в том, что во многих местностях, особенно в сельских, многие употребляют мясо говядины не проверяя его на различные заболевания. А технологии нарушения обработки блюд происходят постоянно, что вызывает большой риск заражения тениаринхозом.
Как показывает практика, говядину чаще всего употребляют в России, Восточной Африке, Латинской Америке и Восточной Европе, именно здесь тениаринхоз развит больше всего. В России болезнь обычно встречается в Туве, Дагестане, Бурятии и Сахе, а также в Новосибирской, Иркутской и Тюменской областях. Как правило, тениаринхоз чаще встречается в деревнях и селах в осеннее и зимнее время, когда наступает пик забоя скота. Мировая практика показала, что этот вид гельминта предпочитает больше развиваться у взрослых мужчин, чем у женщины или детей, точно неизвестно почему это происходит.
Что такое тромбоз?
Тромбоз весьма опасное и распространенное заболевание: более 10% населения Земли хоть раз в своей жизни сталкивались с данной проблемой. При этом половина выявленных случаев непосредственно связана с варикозной болезнью. Однако запущенные случаи течения болезни воздействовать на возникновение тяжелых заболеваний, которые напрямую связаны с нарушением кровотока.
Тромбоз зачастую поражает именно нижние конечности пациентов, однако нередки случаи поражения сердца. Тромбы в сосудах и полостях сердца весьма опасны, и могут грозить больному внезапной смертью от инфаркта. Тромбы в левых предсердиях чаще всего возникают у людей, страдающих от:
- стеноза митрального клапана;
- мерцательной аритмии;
- постинфарктной аневризмы левого желудочка.
Наличие вышеперечисленных заболеваний становится веской причиной для регулярного посещения врача для проведения исследований на предмет наличия тромбоза в левом отделе сердца.
Тромбы в левом отделе сердца опасны не только возникновением артериальной тромбоэмболии или инфаркта, но и поражением артерий почек, вен в руках и ногах, артерий в кишечнике. Однако чаще всего встречаются такие последствия тромбоза, как инфаркт и инсульт.
Врачи создали классификацию болезни, которая напрямую зависит от месторасположения тромба и его месторасположения в сосуде:
- пристеночный. В данном случае тромб закреплен на стенке сосуда и не препятствует полноценному кровотоку;
- флотирующий. Такой тромб слабо держится на стенке сосуда и в любой момент может оторваться, увлекаясь с потоком крови в другие сосуды. Как только он достигнет сосуда, который будет слишком мал для прохождения тела тромба, может произойти закупорка;
- окклюзивный. Этот вид тромба самый опасный так как полностью препятствует кровотоку в сосуде.
Признаки гриппа и других вирусных инфекций
Человек не всегда может разобраться, какой вирус вызвал ухудшение состояния и потерю работоспособности
На какие же проявления болезни стоит обратить внимание?
Типичные симптомы гриппа
- Один из первых признаков может быть озноб, резкий подъем температуры.
- Сильный дискомфорт в мышцах и суставах – «ломит и болит тело»;
- Головная боль, ощущение слабости, «разбитости».
Это состояние сохраняется до 3-5 дней. Выделения из носовых ходов нехарактерны. Наоборот, пациент может жаловаться на чувство сухости, «заложенности» носа, боли, першение в горле. Нередко присоединяется сухой кашель с болями за грудиной.
При осмотре такого человека терапевт выявить выявить такие признаки инфекции, как:
- гиперемия (покраснение) лица, шеи;
- полнокровие сосудов склер;
- покраснения и характерная «зернистость» задней стенки глотки.

Заражение и возбудители ОРВИ
Дыхательная система подвергается постоянному воздействию факторов окружающей среды, являясь основным шлюзом для проникновения патогенных возбудителей в организм. Быстрый и эффективный клеточный и гуморальный ответ, индуцированный в легких здорового человека после контакта с микроорганизмами, значительно снижает риск проникновения микробов на эпителий.
Основные причины развития вирусных респираторных инфекций — около двухсот nbgjd различных вирусов:
- вирусы, вызывающие грипп, парагрипп, птичий и свиной грипп;
- аденовирус, коронавирус;
- риновирус, пикорнавирус;
- бокавирус и др.
Источник заражения — больной в инкубационном и продромальном (первичные симптомы) периодах, когда концентрация вирусов в биологических секретах максимальна. Путь передачи инфекции воздушно-капельный: инфекция распространяется с мелкими частицами слизи и слюны при чихании, кашле, разговорах, крике.
Заразиться можно через посуду и предметы домашнего обихода, грязные руки, пищу, загрязненную вирусами. Восприимчивость к вирусной инфекции различна – особенно податливы люди с низким иммунитетом.
Способствуют развитию болезни факторы, снижающие иммунитет:
- стресс;
- плохое питание;
- переохлаждение;
- наличие хронических заболеваний;
- неблагоприятная экология.
Новые антациды и антирефлюксанты
Соли альгиновой кислоты используются в клинической практике для облегчения симптомов изжоги и эзофагита более 30 лет. Соли альгиновой кислоты обладают своеобразным механизмом действия: при взаимодействии с желудочной кислотой альгинаты выпадают в осадок и образуют гель, который покрывает слизистую пищевода защитным слоем и способствует ее восстановлению.
Исследования in vitro и in vivo показали, что альгинаты сочетают в себе углекислый газ и некоторые антацидные компоненты. Недавние кинетические исследования показали, что альгинаты обходят кислое содержимое и достигают пищевода раньше, чем содержимое пищевода, защищая слизистую оболочку органа от механического и химического раздражения соляной кислотой. Согласно клиническим исследованиям, альгинаты также действуют как физический барьер, тем самым более активно подавляя рефлюкс.
Альгинатные препараты содержат антациды, нейтрализующие кислоты, уменьшающие изжогу, но исследования не показали, что эффективность этих комбинированных препаратов зависит от их нейтрализующих свойств.
Клиническая эффективность альгинатных препаратов зависит от многих факторов: количества и проникновения выделяемого углекислого газа, особенностей молекулы, дополнительных ингредиентов (алюминий, кальций), обладающих положительным потенцирующим действием.
Альгинатные препараты остаются в желудке в течение нескольких часов, поэтому они действуют значительно дольше и более эффективны в подавлении симптомов ГЭРБ, чем традиционные антациды, они начинают действовать быстро и действуют долго. Альгинатные препараты полностью безопасны и поэтому используются для уменьшения симптомов рефлюкса у младенцев, детей и беременных женщин.
Например, один из таких препаратов альгината магния Refluxaid применяется в европейских странах для уменьшения симптомов рефлюкса и ацидоза при ГЭРБ, язвенной болезни, эзофагите, функциональной диспепсии, других функциональных и воспалительных заболеваниях желудочно-кишечного тракта, проявляющихся изжогой, рефлюксом, дискомфортом в эпигастрии.
Препарат Refluxaid
Альгинат магния в Rexluxaid — это натуральное вещество, извлеченное из морских водорослей. Препарат обладает высокой вязкостью, что увеличивает антирефлюксную эффективность и продолжительность действия. Обладает эмульсионными и набухающими свойствами.
Исследования показали, что высоковязкое соединение Refluxaid при попадании в желудок создает физический барьер, который связывает и нейтрализует желудочный сок, тем самым защищая пищевод от симптомов рефлюкса: изжоги, жжения за грудиной, боли в груди, дискомфорта в эпигастрии и т. д. Прием подобных лекарств ослабляет изжогу, срыгивание кислоты, уменьшается дисфагия и одинофагия (затруднение при глотании и болезненность), также подавляются экстразофагинитные симптомы ГЭРБ — кашель, охриплость голоса.
Refluxaid — это лекарство, отпускаемое по рецепту. Оно используется для эпизодического уменьшения симптомов ацидоза, рефлюкса и эзофагита, по запросу или в сочетании с антирефлюксными лекарствами (антисекреторными ИПП, блокаторами H2, прокинетиками).
Было обнаружено, что когда человек спит, альгинат магния может оставаться в желудке до 8 часов без разрушения — достаточно времени для пациента, чтобы хорошо выспаться. Прием рефлюкса перед сном может улучшить качество сна у пациента с ГЭРБ, поскольку симптомы, вызванные ночным рефлюксом, будут подавлены.
Почему возникает язвенная болезнь
1. Заражение бактерией Helicobacter pylori (H. pylori)
С H. pylori сосуществует примерно половина населения Земли. Подхватить бактерию очень просто, ведь инфекция передается не только через воду, еду и столовые приборы, но даже через невинные поцелуи — так что большинство людей заражаются еще в детстве.
Попадая в желудок, бактерия начинает вырабатывать вещества, которые повреждают слизистую. В ответ на вторжение клетки организма человека могут запустить иммунный ответ. Если это происходит, начинается воспаление. Это может привести к расстройству желудка, гастриту, язвенной болезни и даже увеличить вероятность развития рака желудка.
При этом у большинства людей, заразившихся H. pylori, проблем не возникает — за тысячелетия эволюции организм человека приспособился нейтрализовывать вред, который бактерия может причинить слизистым. Механизм сдерживания дает сбой только у некоторых людей, причем точные причины, из-за которых бактерия выходит из-под контроля, пока неизвестны.
По статистике, язвенной болезнью заболевает около 1% носителей H. pylori — это в 6–10 раз выше, чем у незараженных людей. А если учесть, что бактерия живёт примерно у половины населения земного шара, получается, что шанс заполучить язвенную болезнь из-за бактерий есть у каждого двухсотого человека в мире.
2. Нестероидные противовоспалительные средства (НПВС)
Популярные обезболивающие продаются без рецепта: аспирин, ибупрофен и напроксен. НПВС блокируют работу двух ферментов — циклооксигеназ (ЦОГ 1 и ЦОГ 2). Оба фермента отвечают за синтез химических веществ — простагландинов, которые принимают участие в воспалительной реакции. Однако помимо «воспалительных» простагландинов ЦОГ 1 создает еще и «защитные» простагландины, которые помогают поддерживать целостность слизистой оболочки желудка. А поскольку обезболивающие блокируют и ЦОГ 1, и ЦОГ 2, НПВС одновременно лечат воспаление и калечат слизистую желудка.
Необходимость принимать НПВС длительно или на постоянной основе возникает, например у людей с больной спиной или суставами, при артритах, заболеваниях сердца или после инфарктов. В таком случае необходимо защищать желудок, принимая дополнительные лекарства (предварительно проконсультируйтесь с врачом). Кроме того, не следует забывать и про хеликобактер, потому что вместе с НПВС она повреждает желудок сильнее.
Главная подлость таких препаратов заключается в том, что они немного обезболивают желудок, и язва в нем может не давать никаких симптомов. Но позже риск получить опасное осложнение — кровотечение — повышается.
Тем, кто не имеет серьезных проблем со здоровьем, требующих постоянного приема обезболивающих и противовоспалительных, нужно помнить о жаропонижающих — они относятся к той же группе лекарств. Проблема в желудке может возникнуть, если вы в течение длительнго времени сбиваете температуру при помощи таблеток.
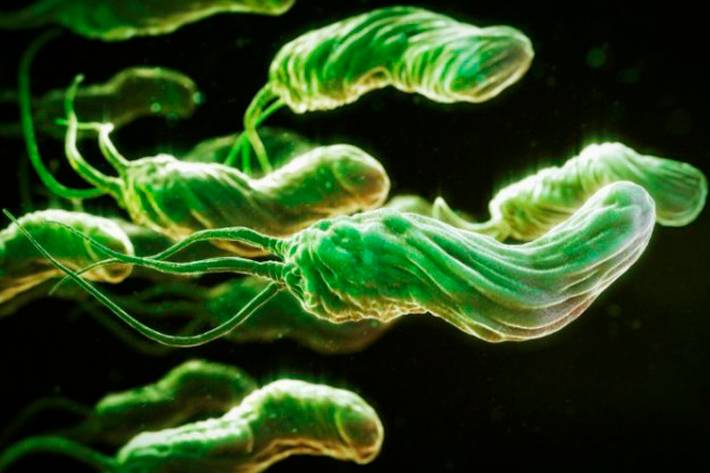
Как правило, обезболивающие провоцируют язву (желудка или кишки) у тех людей, которые вынуждены принимать их каждый день. Кроме того, в группу риска попадают люди:
- старше 70 лет,
- принимающие несколько безрецептурных обезболивающих одновременно,
- с одним или несколькими хроническими заболеваниями — например с диабетом и сердечно-сосудистыми болезнями, и те, кто раньше страдал язвенной болезнью,
- курящие и употребляющие алкоголь.
Есть и еще одна причина развития язвенной болезни — синдром Золлингера-Эллисона, при котором на стенке двенадцатиперстной кишки образуется множество крохотных опухолей — гастрином, выделяющих большое количество кислот, постепенно растворяющих стенку кишки. К счастью, болезнь очень редкая — встречается у одного человека на миллион. Ситается, что риск развития заболевания связан с генетической предрасположенностью.
Причиной развития язвенной болезни могут также стать тревожность и депрессия. Последние исследования свидетельствуют, что чем больше стаж или длительность депрессии, тем выше вероятность появления язвы.
Терапия тениаринхоза
Терапия гельминтоза проводится комплексно. Наряду с конкретной борьбой с бычьим цепнем назначают правильное питание, лечение фитопрепаратами
Важно придерживаться правил личной гигиены. Первым этапом лечения считается переход на правильное питание
В принцип диеты при тениаринхозе входят следующие рекомендации:
- ограничение употребление жареного, жирного, сладкого;
- увеличение количества растительных продуктов, крупяных блюд, фруктов и травяных настоев;
- необходимо исключить капусту, щавель, редис, виноград и персики;
- следует обязательно отказаться от употребления спиртных напитков;
- питаться следует дробно, небольшими порциями.
Такое питание необходимо выдержать до пяти-семи дней, после чего перейти конкретно к дегельминтизации. Чаще всего врачи назначают противопаразитарное средство Фенасал. Пьют лекарство утром и перед ночным сном. Если доктор не назначит иначе, принимают три грамма взрослые и полтора грамма препарата дети. Перед приемом Фенасала выпивают раствор натрия гидрокарбоната из расчета половина чайной ложки на четвертую часть стакана.
Бычий цепень погибает после принятия лекарственного средства и выходит из человеческого организма во время дефекации. Врачи не рекомендуют принимать дополнительные противопаразитарные средства. Самоназначение может стать причиной тяжелых побочных эффектов и быть безрезультативным для лечения тениаринхоза. Кроме Фенисала доктор может назначить Бильтрицид или Экстракт подорожника мужского.
Ингибиторы протонной помпы (ИПП)
Это сильнейшие препараты, подавляющие желудочную секрецию. Клинические исследования показали, что они наиболее эффективны при лечении ГЭРБ. ИПП обычно хорошо переносятся, вызывая относительно мало побочных эффектов. Однако ИПП могут нарушать гомеостаз кальция, усугубляя существующие нарушения сердечной проводимости. ИПП повышают риск переломов бедренной кости у женщин в постменопаузе.
На основании множества клинических испытаний были сделаны выводы, что ИПП более эффективны, чем блокаторы H2, в контроле симптомов ГЭРБ в течение 4 недель. И более эффективны при лечении эзофагита в течение 8 недель. Также сообщается, что не обнаружено, что какой-либо препарат PSI более эффективен, чем другие, в борьбе с симптомами ГЭРБ в течение 8 недель.
Хотя ИПП являются наиболее эффективными антисекреторными препаратами, их применение, особенно в течение длительного периода времени, связано со многими побочными эффектами. Во-первых, у ИПП есть ограничения по применению: их нельзя применять детям до 1 года, беременным и кормящим женщинам. Было показано, что использование ИПП во время беременности увеличивает риск врожденных дефектов (пороков сердца).
Ограничения по применению ИПП
Исследования, проведенные в США, показывают, что чрезмерное использование ИПП имеет опасные последствия. Поэтому FDA США предупреждает врачей и пациентов о том, что в год не должно быть более трех 14-дневных курсов лечения. Длительное или частое использование ИПП связано с повышенным риском переломов костей, гиповитаминоза B12, электролитного дисбаланса (в первую очередь гипомагниемии), мышечных спазмов и даже судорог.
Чрезмерное подавление секреции желудочного сока при приеме ИПП может вызвать дискомфорт в эпигастрии, расстройство желудка, усиление кишечных инфекций (C. difficile и др.), Риск аспирационной пневмонии. Риск инфекционных осложнений еще выше, когда ИПП используются с блокаторами Н2-рецепторов.